●発生状況
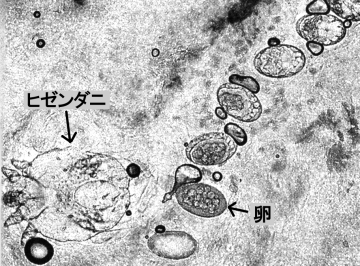
皮膚にトンネルを掘って産卵していく,ヒゼンダニの雌の顕微鏡写真 国立感染症研究所 提供
|
通常の疥癬(かいせん)と角化型疥癬の二つがあります。
高齢者施設、療養型病院等での高齢者や介護者を介した発生のほか、性感染症の一つとして性的接触による感染が約10%程度みられます。
●病原体
人の皮膚で生活するダニの一種の疥癬虫(ヒゼンダニ)が皮膚の最外層である角質層に寄生し、人から人へ感染する疾患です。
雌成虫の体長は0.4mm程度、雄は雌よりさらに小型で肉眼ではほとんど見えません。卵→幼虫→若虫→成虫と約2週間で成熟します。幼虫・若虫・雄成虫は、人の皮膚表面を歩き回り、皮膚内に掘った穴や毛包内に隠れていたりします。また、雌は、皮膚角質層内に寄生し線状の疥癬トンネルを掘って産卵します。
●感染経路
人の肌から肌への直接接触と敷物や寝具などの居住環境を介した間接接触が主な感染経路となります。
角化型疥癬の場合は、鱗屑に大量(100〜200万匹)の虫体が寄生していることから感染力も強く、高齢者施設等でまん延し集団発生となる場合もあり注意が必要です。
●潜伏期
通常、感染後約1か月の潜伏期で発症します。感染直後は症状はありませんが、感染後約4〜6週間で多数のダニが増殖し、その虫体、脱皮殻や排泄物(糞)によって感作されることにより、アレルギー 反応としての激しい痒みが始まります。
ただし、角化型疥癬の患者から感染を受けた場合には、多数のダニが感染することで潜伏期間も4〜5日と非常に短い場合もあります。
●臨床症状
通常の疥癬は、腹部、胸部、大腿内側、上腕、腋窩に散発する紅斑性小丘疹、外陰部、腋窩や臀部に発症する小結節、手掌、指間に好発するの線状の疥癬トンネルを特徴とし、激しい痒みは夜間に増強します。
角化型疥癬は、悪性腫瘍、重症感染症、高齢などの免疫力低下に伴って発症し、症状は、手・足・関節部に厚い鱗屑を形成したり、頭頂部も好発部位となるのが特徴です。
角化型疥癬の患者では、痒みの訴えが少ない場合もあります。
●検査室診断
指や手の小水疱や丘疹部を剥ぎ取り、20%水酸化カリウムを加えて検鏡し、虫体及び卵を検出します。
●治療と予防
感染拡大予防のためには、患者の早期発見・治療が重要です。疥癬が疑われる場合は、早めに皮膚科を受診しましょう。
一人の患者が見つかった場合、患者の家族や同居人などにも感染していることが多いので、これらの検査・診察・治療も必要です。
通常の疥癬の場合は、皮膚の直接接触を避ければ感染の心配はなく隔離の必要はありませんが、角化型疥癬の場合は、短期間個室管理とし、処置をする場合は感染予防に努めましょう。
・飲み薬 : イベルメクチン
・塗り薬 : フェノトリンローション、イオウ剤、クロタミトンクリーム、安息香酸ベンジル(ただし、安息香酸ベンジルは患者または代諾者の同意が必要。)
※ γ-BHCは、2010年4月1日に「残留性有機汚染物質に関するストックホルム条約」で付属書A(廃絶)に指定され、「化学物質の審査及び製造等の規制に関する法律」で「第一種特定化学物質」に追加指定されたため、日本では使用できません。
・寝具類の消毒 : 患者が直接触れた衣類・寝具類は、50℃以上のお湯に10分以上浸すか、大型の乾燥機で20〜30分処理すれば、全てのダニを殺すことが可能と言われています。
●感染症法での取扱い
対象外疾患です。
